کاملا روشن است که اکثر بیماران مبتلا به دیسک سیاه بدون علائم بیماری هستند. دیسک سیاه، با این حال، به وضوح نشانه ای از یک فرایند فرسایشی است. میلت و همکاران 198 دریافتند که از دست دادن ارتفاع دیسک یا شدت سیگنال غیرطبیعی تا حد زیادی پیش بینی کننده پارگیهای حاکی از بیماری است که فراتر از آنولوس است. هورتون و دفتری 199 دیسکوگرام مثبتی در مورد 50 درصد بیماران مبتلا به دیسک های تاریک بدون هیچ شواهدی دال بر پارگی آنولار گزارش کردند. دیسک تاریک مجزا با درد طبیعی در دیسکوگرافی محرک اغلب در غیاب منابع بالقوه درد و در غیاب مسائل روانی و اجتماعی پیش بینی نشده و پریشان کننده، آسیب شناسانه در نظر گرفته می شود؛ با این حال، همانطور که قبلا بحث شده، این شواهد ضعیف است.
تغییرات صفحات انتهایی مودیک (Modic End Plate Changes)
تغییرات صفحات انتهایی مهره های ستون فقرات، به این دلیل که کاملا توسط مودیک تشریح شدند به نام او و به اسم تغییرات صفحات انتهایی مودیک شناخته می شوند. این تغییرات صدمات وارد به مغز استخوان و صفحات انتهایی ستون فقرات هستند که در عکسهای رادیوگرافی ثبت شده به وسیله ام آر آی قابل مشاهده اند. تصور بر این است که مراحل مختلف تغییر مودیک به طور خاص با مراحل فرایند فرسایشی دیسک ارتباط داشته باشد. تویونه و همکاران (Toyone, et al) ام آر آی مربوط به 74 بیمار مبتلا به تغییرات مودیک را مورد بررسی قرار دادند و دریافتند که تغییرات نوع 1 با شکایت پشت درد ارتباط دارد و با هایپرموبیلیتی سگمنتال مرتبط است. هایپرموبیلیتی سگمنتال (segmental hypermobility) زمانی رخ می دهد که بین دو مهره از ستون فقرات حرکات بیش از اندازه وجود داشته باشد و این باعث اذیت شدن ریشه اعصاب شود. محققان دیگری نیز تغییرات مودیک نوع 1 را به طور خاص با پشت درد مرتبط دانسته اند 202و 201. در یک بررسی گسترده که اخیراً توسط تامپسون و همکاران 203، عطف به ماسبق انجام شده، تغییرات مودیک در 736 بیمار با دیسکوگرام محرک مرتبط دانسته شده است. نویسندگان این پژوهش دریافتند که تغییرات مودیک نوع 1 دارای ارزش مثبت پیش بینی کننده بالا (0.81) برای دیسکوگرام مثبت است؛ تغییرات مودیک نوع 2 دارای ارزش پیش بینی کننده مثبت کمتر (0.64)، و مقادیر پیش بینی شده از تغییرات مودیک نوع 3 از لحاظ آماری معنی دار نبوده است. در پژوهش اصلی انجام گرفته توسط مودیک همکاران 175، شرح تغییرات مغز استخوان مهره، تغییر بینابینی ویژگی های سیگنال از نوع 1 تا نوع 2 در پنج بیمار از شش بیمار در طی 14 ماه تا 3 سال توصیف شد. میترا و همکاران 204 ارزیابی آینده نگرانه ای از 48 بیمار با تغییرات مودیک نوع 1 انجام دادند. در پیگیری 12 ماهه تا 3 ساله، معلوم شد که 37 درصد از این بیماران به تغییرات مودیک نوع 2 پیشرفت کرده اند، 15 درصد پیشرفت نسبی داشته اند و 40 درصد تغییری در نوع خود نداشتند، اما تغییرات مودیک نوع 1 آنان گسترده ترشده بود. بسیاری از افراد معتقدند تغییرات نوع 1 بیانگر مرحله ای ناپایدار و پویا از فرآیند انحطاط بوده و تمایل به تبدیل شدن به الگوی 2 نوع یا فراگیرتر شدن دارند. تغییرات مودیک نوع 2 به نظر می رسد پایدار و کمتر با قسمت های دردناک مرتبط باشند؛ اما گزارش هایی از تغییرات نوع 2مبنی بر تبدیل شدنشان به نوع 1 نیز ثبت شده است 205. کویسما و همکاران 206 (Kuisma, et al) میزان شیوع تغییرات مودیک در 60 بیمار مبتلا به سیاتیک که به طور ناموثر درمان شده بودند را 23٪ گزارش کردند. در پیگیری وضعیت همین بیماران در 3 سال، 14٪ موارد نوع تغییرات مودیکشان تغییر یافته بود. کاشف به عمل آمد که آن دسته که به نوع 2 تبدیل نشدند، تغییرات نوع 1 گسترده تری داشته اند. پیشرفت تغییر مودیک در سطوحی که قبلا تحت تأثیر نبوده، در 6 درصد افراد دیده شد.
بسیاری از نویسندگان ارتباط بین تغییرات مودیک در ام آر آی را با درد مثبت هماهنگ (positive concordant pain) در دیسکوگرافی بررسی کرده اند. واکنش درد مثبت هماهنگ یعنی دردی که با علائم بیماری می خواند و هنگام تزریق کم حجم به وجود می آید که این با پارگی دیسک قابل رویت مطابقت دارد. ساندهو و همکاران 207 ( Sandhu et al) دریافته اند که در حالی که هر دو این موارد نسبتا مختص درد دیسکوژنیک هستند، بین آنها ارتباط معنی داری وجود ندارد. براتویت (Braithwaite) و همکاران 208 دریافتند که تغییرات مودیک پیش بینی کننده واکنش مثبت بر دیسکوگرافی نیست. آنها نتیجه گرفتند که تغییرات مودیک ممکن است علامتی خاص اما نسبتا غیر حساس از پشت درد دیسکوژنیک باشد. کوکونن (Kokkonen) و همکاران 209 مشاهده کردند که تزریق کنتراست (ماده حاجب برای افزایش کیفیت عکس ها) در طی دیسکوگرافی منعکس کننده درد دیسکوژنیک است، در حالیکه درد ناشی از آسیب به صفحات انتهای معمولا با دیسکوگرافی سی تی نشان داده نمی شد. نویسندگان به نسبت دژنراسیون بین صفحات انتهایی و پارگی های آنولار، ارتباط قویتری بین دژنراسیون صفحات انتهایی و دیسک پیدا کردند که ممکن است توضیح دهد چرا تغییرات مودیک نسبت به دیسکوگرافی کمتر به درد دیسکوژنیک حساس هستند.
از سوی دیگر، دیگر مطالعات نسبت به همبستگی بین کمر درد و دیسکوگرافی، ارتباط بهتری بین کمردرد و تغییرات مودیک یافته اند. کاراگی و همکاران 161 در یک مطالعه آینده نگر گزارشی در مورد 100 بیمار از یک جمعیت مطالعه افراد بدون علائم مریضی و در معرض خطر ابتلا به کمردرد ناتوان کننده ارائه کردند. از میان تمام یافته های تشخیصی ضمنی، تنها تغییرات مودیک متوسط یا حاد از صفحات پایانی مهره ها به طور ضعیف با پیشرفت متعاقب قسمت ناتوان کننده از کمردرد مرتبط هستند. دیگر یافته های ام آر آی ساختاری و همچنین درد هماهنگ با دیسکوگرافی تنها به طور ضعف با قسمت های قبلی کمر درد ارتباط دارند و ارتباطی با ناتوانی در آینده یا مشاوره پزشکی به خاطر کمردرد ندارند. جالب این جا است که عوامل روانی-اجتماعی، عصبی- فیزیولوژیک (درد مزمن در قسمتهایی غیر از کمر) و عوامل شغلی به شدت قسمتهای ناتوان کننده آتی و لازم به مشاوره برای کمردرد را پیش بینی کرده اند.
شنک (Schenk) و همکاران 210 در یک مطالعه مقطعی بر 109 زن از دو گروه (با شغل پرستاری یا اداری) دریافتند که تغییرات مودیک و سازگاری ریشه عصب تنها یافته های ام آر آی هستند که به لحاظ آماری پیش بینی کننده های قابل توجه کمردرد بوده اند. دیژنراسیون دیسک، فتق دیسک، HIZ ها و آرتروز مفاصل بین مهره ای پشتی (facet arthritis) در هر دو گروه مشاهده شدند اما فاکتورهای مهمی برای کمردرد نبودند.
یافته های مشابهی در مطالعات کجر(Kjaer) و همکارانش 211 گزارش شده است که در آن کمردرد با یافته های ام آر آی در انتخاب تصادفی 412 سوژه دانمارکی ارتباط دارد. اگر چه تغییرات مودیک در کمتر از 25 درصد افراد (16٪ در تغییرات مودیک نوع یک و 7٪ در تغییرات مودیک نوع دو) رخ داده است، این یافته قویترین ارتباط را با شکایت درد کمر داشته است.هنگامی که افراد به صورت بالینی ارزیابی شدند، نویسندگان دریافتند که بیماران دارای شواهد رادیوگرافی بیماری دیسک رو به انحطاط (DDD) و تغییرات مودیک دارای بهترین شواهد بالینی بیماری دیسک هستند. یافته های بالینی در بیماران دارای شواهد رادیوگرافیک مبنی بر ابتلا به ضایعه دیسک بدون تغییر مودیکتفائت چندانی با جمعیت پایه ندارد. نویسندگان نتیجه گرفتند که تغییر مودیک یافته بسیار مهمی در ارتباط با تاریخ کمردرد و یافته های بالینی است 212. در یک مطالعه متعاقب از همان جمعیت دانمارکی، تغییرات مودیک با نوع شغل، سابقه مصرف دخنیات، و داشتن اضافه وزن مرتبط دانسته شد. نسبت شانسها برای مشاغل سنگین درترکیب با مصرف دخانیات برای حضور تغییرات مودیک در ام آر آی 4.9 بود 213.
در یک فراپژوهش که اخیراً توسط یانسن (Jensen) و همکاران 214 درباره تغییرات مودیک انجام شده است، میانگین شیوع تغییرات مودیک در همه مطالعات مربوط به بیماران مبتلا به کمردرد کلی 43٪ بود. در هفت مطالعه از 10 مطالعه ارتباطی مثبت بین کمردرد و تغییرات مودیک با نسبت شانس بین 2.0 و 19: 9 گزارش شده است.
ام آر آی عمودی و افقی
ام آر آی عمودی برای ارزیابی بیماران مبتلا به بیماری های ستون فقرات کمری مورد استفاده قرار گرفته است. ایده این است که آناتومی دیسک تحت بار فیزیولوژیکی بهتر بازسازی شود. سودمندی ام آر آی عمودی عمدتا در خصوص جمعیت آماری افراد مبتلا به تنگی کانال ستون و لغزش مهره (سپوندیلولیستزیس: spondylolisthesis) بررسی شده است 218-215. دانیلسون و ویلن 219 کاهش قابل توجهی در سطح مقطع دورال بین موقعیت استراحت ماهیچه کمر (پسوآس: psoas) و کمپرس محوری در اکستانسیون در 56٪ از افراد بدون علائم بیماری مشاهده کردند. این کاهش در مهره های L4-L5 و در افراد مسن بیشتر بود. سیف الدین و همکاران 220 این را یک امر بدیهی می دانند که ام آر آی محوری ستون فقرات کمری حساسیت را برای تشخیص HIZ افزایش دهد؛ با این حال، این فرضیه هنوز مورد آزمایش قرار نگرفته است. ام آر آی عمودی نیز برای نشان دادن موقعیتی است که ستون فقرات بارگذاری شده است، اما هیچ شواهدی دال بر نقش داشتن بیماری دیسک رو به انحطاط DDD محض موجود نیست.
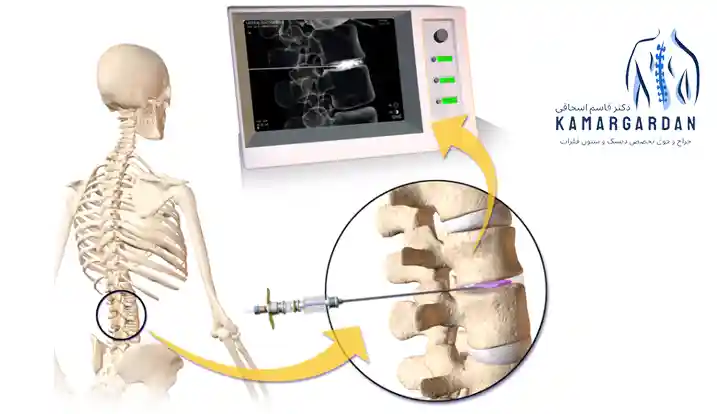
دیسکوگرافی (Discography)
دیسکوگرافی یکی دیگر از روش های تشخیصی برای ارزیابی سلامت دیسک کمر است. اختلاف نظر قابل توجهی در مورد سودمندی این روش وجود دارد. بعضی از محققان دیسکوگرافی را تنها مهمترین ابزار در تشخیص اختلال داخلی دیسک یا IDD 138و 221 می دانند، اما نتایج مطالعات اخیر 222 و دستورالعمل تمرینی ارائه شده توسط انجمن درد آمریكا (American Pain Society) 223 استفاده از دیسكوكوگرافی محرک در تشخیص کمر درد دیسکوژنیک را توصیه نمی کنند.
دیسکوگرافی تنها وسیله فیزیولوژیکی قابل استفاده برای تعیین این است که آیا یک دیسک خاص دردآفرین هست یا خیر. اگرچه تلاشهای متعددی برای توضیح بیماری زایی (پاتوجنسیس) تحریک درد در دوران دیسکوگرافی انجام شده است، پاتومکانیسم دقیق به خوبی درک نمی شود. چهار عامل در ارزیابی یک دیسکوگرام دخیل است: (1) فشار و حجم مایع تزریق شده به دیسک، (2) مورفولوژی دیسک تزریق شده، (3) واکنش ارادی به درد هنگام تزریق، و (4) واکنش به درد هنگام تزریق سطوح کنترل متوالی 225 و 224 . متخصصان عقیده دارند که واکنش ارادی به درد در تحریک کم فشار مهم ترین عامل تعیین کننده اختلال در دیسک است. بازتولید علائم بیمار هنگام تزریق به سطح بیمار برای یک آزمایش مثبت ضروری است. یک هسته دیسک معمولی می تواند 1.0 تا 1.5 میلی لیتر از مواد کنتراست را در خود جای دهد. اگر 2.0 میلی لیتر یا بیشتر از کنتراست را بتوان به راحتی تزریق کرد، برخی درجات انحطاط دیسک با نشت کنتراست از هسته فرض می شود. استفاده از پست دیسکوگرافی CT باعث افزایش حساسیت برای تشخیص اشکال شعاعی آنولوس می شود 226. با این حال، به علت کمبود وضوح و حساسیت، پست دیسکوگرافی CT، در تشخیص اختلال داخلی دیسک یا IDD آنقدرها مفید نیست. اکثر نويسندگان گمان می کنند که برای اینکه بتوان تشخیص را انجام داد درد باید با تزريق کم فشارمطابق باشد و يک ديسک کنترلی سالم بايد بدون درد باشد.
سوالات متداول
1- دیسک کمر سیاه چیست و چرا ایجاد میشود؟
دیسک کمر سیاه معمولاً نشاندهنده فرایند فرسایشی در دیسک است که به دلیل از دست دادن ارتفاع و کاهش سیگنال در تصاویر MRI به وجود میآید. این تغییرات ممکن است به پارگیهای حاکی از بیماری منجر شود، اما در برخی موارد هیچ علامتی از بیماری مشاهده نمیشود.
2- تغییرات مودیک چیست و چگونه با درد کمر ارتباط دارد؟
تغییرات مودیک به آسیبهای مغز استخوان و صفحات انتهایی ستون فقرات اطلاق میشود. تغییرات مودیک نوع 1 معمولاً با درد پشت و هایپرموبیلیتی سگمنتال مرتبط است. این تغییرات نشاندهنده فرسایش دیسک بوده و در برخی افراد باعث بروز درد میشود.
3- آیا تغییرات مودیک نوع 1 با درد کمر ارتباط دارد؟
بله، تحقیقات نشان دادهاند که تغییرات مودیک نوع 1 با درد کمر و شکایتهای دیسک کمری ارتباط زیادی دارد و به عنوان پیشبینیکنندهی خوبی برای درد کمر به ویژه در افراد با مشکلات دیسک شناخته میشود.
4- دیسکوگرافی چیست و چه کاربردی دارد؟
دیسکوگرافی یک روش تشخیصی است که برای شناسایی درد دیسک و اختلالات داخلی دیسک استفاده میشود. در این روش، ماده حاجب به دیسک تزریق میشود و واکنش درد بیمار به این تزریق برای تشخیص دردآفرینی دیسک ارزیابی میشود.
5- چگونه تغییرات مودیک در MRI شناسایی میشود؟
در MRI، تغییرات مودیک به سه نوع مختلف تقسیم میشود: نوع 1 (هایپرتروفی و التهاب)، نوع 2 (افزایش چربی و کاهش فعالیت)، و نوع 3 (آسیب ساختاری شدیدتر). این تغییرات میتواند به تشخیص مشکلات ستون فقرات و درد کمر کمک کند.
نتیجهگیری
مشکلات دیسک کمر، از جمله دیسک سیاه و تغییرات مودیک، به فرسایش دیسکها و آسیبهای ساختاری در ستون فقرات اشاره دارند. دیسک سیاه میتواند بدون درد باشد، اما در برخی موارد به پارگیهای آنولار منجر میشود. تغییرات مودیک، بهویژه نوع 1، با درد کمر مرتبط است و نشاندهنده آسیب به مغز استخوان و صفحات انتهایی مهرهها است. دیسکوگرافی برای شناسایی دردآفرینی دیسک استفاده میشود، اما نتایج آن به واکنش درد بیمار بستگی دارد. ارزیابی دقیق این تغییرات میتواند به تشخیص و درمان بهتر کمک کند.
