درد سیاتیک یکی از شایعترین علتهای کمردرد و درد پشت پا است و خیلیها آن را با اسم «رگ سیاتیک» میشناسند. در واقع، سیاتیک یک عصب بزرگ و مهم در بدن است که از کمر شروع میشود و تا پشت ران و ساق پا ادامه پیدا میکند. هر زمانی که ریشههای این عصب در ناحیه کمر تحت فشار قرار بگیرند، درد تیز و تیرکشندهای در مسیر عصب احساس میشود که به آن «درد سیاتیک» میگوییم.
در این مطلب، به زبان ساده و مرحلهبهمرحله توضیح میدهیم که عصب سیاتیک چیست، چرا درد سیاتیک ایجاد میشود، چه علائمی دارد و چه زمانی لازم است حتماً به پزشک مراجعه کنید. همچنین بهطور خلاصه به روشهای تشخیص و مهمترین راههای درمان غیرجراحی و جراحی سیاتیک میپردازیم.
این نوشته صرفاً جنبه آموزشی دارد و جایگزین معاینه و نسخه پزشک نیست؛ اگر درد شما شدید است یا با علائم خطر همراه شده، تأخیر در مراجعه میتواند عوارض جبرانناپذیر ایجاد کند.
سیاتیک در یک نگاه
درد سیاتیک چیست؟
دردی تیرکشنده است که از ناحیه کمر یا باسن شروع میشود و به پشت ران، ساق پا یا حتی انگشتان پا انتشار پیدا میکند؛ علت اصلی آن فشار روی ریشههای عصب سیاتیک است.
- شایعترین علتها:
فتق دیسک کمری، تنگی کانال نخاعی، مشکلات عضلانی مثل سندرم پیریفرمیس و در موارد نادر، تومور، عفونت یا شکستگی.
- علائم معمول:
درد تیرکشنده، سوزش، مورمور یا گزگز در پا، ضعف عضلات، بدتر شدن درد با نشستن طولانی، خم شدن یا سرفه.
- علائم خطر (اورژانسی):
بیاختیاری ادرار یا مدفوع، بیحسی شدید ناحیه بین پاها، ضعف واضح پا یا کشیدن پا روی زمین؛ در این شرایط مراجعه فوری به اورژانس ضروری است.
- درمانها:
از استراحت نسبی، داروهای مناسب و فیزیوتراپی تا تزریق و در موارد خاص، جراحی؛ انتخاب روش درمان به شدت علائم و علت اصلی بستگی دارد.
عصب سیاتیک چیست؟
عصب سیاتیک بزرگترین و ضخیمترین عصب بدن است که از ریشههای عصبی ناحیه کمری و خاجی (L4 تا S3) منشأ میگیرد و از کمر تا پشت ران و ساق پا ادامه پیدا میکند و مسئول رساندن حس و حرکت به بخش زیادی از اندام تحتانی است.
بسیاری از افراد بهطور اشتباه از اصطلاح «رگ سیاتیک» استفاده میکنند، درحالیکه سیاتیک رگ خونی نیست، بلکه عصب است. این عصب مانند یک کابل پرقدرت عصبی، پیامهای حسی و حرکتی را بین نخاع و پاها جابهجا میکند و هرگونه فشار، التهاب یا آسیب به آن میتواند باعث درد و علائم عصبی در پا شود.
مسیر عصب سیاتیک در بدن
برای درک بهتر درد سیاتیک، دانستن مسیر این عصب کمک زیادی میکند:
- ریشههای عصب سیاتیک از قسمتهای پایینی ستون فقرات کمری و خاجی (لُمبار و ساکرال) خارج میشوند.
- این ریشهها به هم میپیوندند و عصب ضخیمی را تشکیل میدهند که از پشت لگن عبور میکند و از ناحیه باسن به پایین میآید.
- عصب سیاتیک در پشت ران به سمت پایین حرکت میکند و در نزدیکی زانو به شاخههای کوچکتری تقسیم میشود که تا ساق و کف پا ادامه دارند.
بههمین دلیل، وقتی ریشههای این عصب در ناحیه کمر تحت فشار قرار میگیرند، بیمار ممکن است درد را فقط در پا احساس کند؛ حتی اگر کمردرد واضحی نداشته باشد. این همان الگویی است که برای درد سیاتیک کلاسیک میشناسیم.
درد در مسیر عصب سیاتیک چه اهمیتی دارد ؟
درد در مسیر عصب سیاتیک اهمیت زیادی دارد. زیرا شایع ترین علت آن پارگی دیسک کمر می باشد و در درجه بعد تنگی کانال نخاعی و در درجه بعد لیزخوردگی مهره های کمر است. این سه بیماری مهم هستند و معمولا نیاز به عمل جراحی دارند .
وظیفه عصب سیاتیک چیست و چرا مهم است؟
عصب سیاتیک دو نقش اصلی دارد:
- نقش حسی: انتقال پیامهای حسی (مثل درد، گرما، سرما، لمس، مورمور و گزگز) از بخشهای مختلف پا به نخاع و مغز.
- نقش حرکتی: ارسال فرمانهای حرکتی از مغز و نخاع به عضلات مهم پا؛ مثل عضلاتی که مسئول خم و صاف کردن زانو و مچ پا هستند.
وقتی این عصب یا ریشههای آن آسیب میبینند یا تحت فشار قرار میگیرند:
- بیمار دچار درد تیرکشنده، سوزش یا برقگرفتگی در مسیر عصب میشود؛
- ممکن است ضعف عضلانی، لنگیدن یا «کشیده شدن پا روی زمین» ایجاد شود؛
- در موارد شدید و درماننشده، حتی آتروفی (تحلیل) عضلات و اختلال دائمی در حرکت میتواند رخ بدهد.
بههمین دلیل است که درد سیاتیک چیزی نیست که بتوان آن را برای مدت طولانی نادیده گرفت؛ تشخیص بهموقع علت و شروع درمان مناسب، نقش مهمی در جلوگیری از آسیب دائمی عصبی دارد.
درد سیاتیک چیست و چه فرقی با کمردرد ساده دارد؟
درد سیاتیک دردی تیرکشنده و گاهی همراه با سوزش و مورمور است که از ناحیه کمر یا باسن شروع میشود و در مسیر عصب سیاتیک به پشت ران، ساق و گاهی تا انگشتان پا انتشار پیدا میکند.
تعریف ساده درد سیاتیک
وقتی به هر دلیلی ریشههای عصب سیاتیک در ناحیه ستون فقرات تحت فشار، التهاب یا تحریک قرار بگیرند، بیمار احساس درد شدیدی میکند که در مسیر عصب به پایین پا تیر میکشد. این درد میتواند:
- ناگهانی یا تدریجی شروع شود؛
- فقط در یک پا (شایعتر) یا گاهی در هر دو پا باشد؛
- همراه با احساس برقگرفتگی، سوزش، داغی، مورمور یا خوابرفتگی باشد.
خیلی از بیماران درد سیاتیک را اینطور توصیف میکنند:
«درد از کمر یا باسن شروع میشود و مثل برق تا پشت ران و ساق پا میزند.»
این الگوی تیرکشنده، همان چیزی است که درد سیاتیک را از خیلی از کمردردهای ساده متمایز میکند.
تفاوت درد سیاتیک با کمردردهای معمولی
هر کمردردی «سیاتیک» نیست. تفاوتهای مهم:
- محل درد:
- کمردرد ساده : اغلب فقط در ناحیه کمر و اطراف آن احساس میشود.
- درد سیاتیک : از کمر یا باسن شروع میشود و به پا تیر میکشد.
- الگوی انتشار:
- کمردرد ساده: ممکن است کمی به باسن یا لگن انتشار پیدا کند، ولی معمولاً تا ساق و انگشتان پا نمیرود.
- سیاتیک : درد در مسیر مشخصی از پشت ران، گاهی پشت ساق و حتی تا کف پا ادامه دارد.
- علائم همراه:
- کمردرد ساده : معمولاً فقط درد است.
- سیاتیک : ممکن است همراه با مورمور، گزگز، خوابرفتگی، ضعف عضلانی یا احساس داغی/سردی غیرطبیعی در پا باشد.
- تشدیدکنندهها:
- در سیاتیک، درد اغلب با نشستن طولانی، خم شدن به جلو، بلند کردن اجسام سنگین، سرفه یا عطسه تشدید میشود.
اگر دردی فقط در ناحیه کمر حس میکنید و به پا تیر نمیکشد، احتمالاً با یک کمردرد مکانیکی ساده طرف هستید؛ اما اگر درد به پا میزند و همراه با علائم عصبی است، باید احتمال سیاتیک جدی گرفته شود.
سیاتیک یا «رگ سیاتیک»؛ اصطلاح درست کدام است؟
در زبان روزمره، خیلیها میگویند «رگ سیاتیکم گرفته»؛ اما از نظر علمی:
- سیاتیک رگ خونی نیست؛
- سیاتیک یک عصب است.
این اشتباه لفظی رایج، مهم است چون ممکن است باعث شود بیمار درد را ساده بگیرد و فکر کند فقط یک «گرفتگی عضله یا رگ» است، درحالیکه در بعضی موارد، فشار جدی روی ریشههای عصبی میتواند در صورت تأخیر در درمان، به آسیب دائمی منجر شود.
4 دلیل ابتلا به سیاتیک چیست؟
سیاتیک معمولاً ناشی از فشار و تحریک عصب سیاتیک است که ممکن است به عوامل مختلفی برگردد. در زیر چهار دلیل رایج ابتلا به سیاتیک را بررسی میکنیم:
- انسداد دیسک فقرات فقرهای: انسداد دیسک فقرهای (Herniated Disc) یا سرخوردگی دیسک فقرهای، وقوع شایعی است که در آن بافت داخلی دیسک فشار روی عصب سیاتیک میآورد و باعث درد و التهاب عصب میشود.
- استئوآرتریت: استئوآرتریت (Osteoarthritis) یا آرتروز در قسمتهای عمودی ستون فقرات میتواند باعث فشردگی و تحریک عصب سیاتیک شود.
- اسپاندیلوز (Spinal Stenosis): در این حالت، یک انقباض در کانال نخاعی ایجاد میشود و فضایی کمتر برای عصب سیاتیک باقی میماند. این انقباض ممکن است علت سیاتیک شود.
- افزایش فشار در ناحیه لگنی: عواملی مانند بارداری، تشنج عضلانی، کیست تخمدان و تودههای دیگر در ناحیه لگنی میتوانند فشار روی عصب سیاتیک ایجاد کرده و سیاتیک را به دنبال داشته باشند.
لازم به ذکر است که عوامل دیگری نیز میتوانند در ابتلا به سیاتیک نقش داشته باشند و هر فرد ممکن است علت متفاوتی داشته باشد. تشخیص صحیح عامل ایجاد کننده سیاتیک توسط پزشک متخصص میتواند در انتخاب بهترین روش درمان کمک کند.
علائم شایع درد سیاتیک
علائم درد سیاتیک ترکیبی از درد تیرکشنده، علائم حسی مثل سوزش و مورمور، و گاهی علائم حرکتی مثل ضعف عضلات پا است و شدت آن میتواند از یک درد خفیف آزاردهنده تا دردی ناتوانکننده و شدید متغیر باشد.
علائم حسی (سوزش، مورمور، تیرکشیدن)
شایعترین علائم حسی در درد سیاتیک عبارتند از:
درد تیرکشنده در مسیر عصب سیاتیک
- از کمر یا باسن شروع میشود
- به پشت ران و ساق پا میزند
- گاهی تا پاشنه یا انگشتان پا ادامه پیدا میکند
سوزش یا احساس داغی در پا
بعضی بیماران بهجای درد، بیشتر یک احساس سوزش عمیق را گزارش میکنند.
مورمور، گزگز یا خوابرفتگی
- بهخصوص در ساق یا کف پا
- ممکن است فقط در چند انگشت پا احساس شود.
- تغییر حس لمس
- بعضی نواحی پا ممکن است نسبت به لمس بیشازحد حساس شوند
- یا برعکس، حس آنها کمتر از حد معمول شود.
این علائم حسی بهدلیل درگیر شدن رشتههای حسی عصب سیاتیک است و الگوی دقیق آن میتواند به پزشک کمک کند تا محل درگیری ریشه عصبی را حدس بزند.
علائم حرکتی (ضعف عضله، لنگیدن، افتادگی پا)
اگر فشار روی عصب شدیدتر باشد یا برای مدت طولانی ادامه پیدا کند، علاوهبر درد، علائم حرکتی هم ظاهر میشوند:
ضعف عضلات پا
- سخت شدن بالا آوردن پا از روی زمین
- احساس خستگی غیرطبیعی در پا هنگام راه رفتن
لنگیدن یا تغییر الگوی راه رفتن
- بیمار برای کم کردن درد، ناخواسته طرز راه رفتن خود را عوض میکند.
افتادگی پا (Foot drop)
- در موارد شدید، نوک پا هنگام راه رفتن به زمین میساید
- بیمار ممکن است مجبور شود پا را بیش از حد بالا بیاورد تا به زمین گیر نکند.
ضعف عضلانی نشانهی درگیری جدیتر رشتههای حرکتی عصب است و نیاز به ارزیابی سریعتری دارد.
علائم خطر (Red Flags) که نباید نادیده گرفته شوند
بعضی علائم همراه با درد سیاتیک، میتوانند نشانهی درگیری شدید عصبی یا آسیب جدیتر مثل سندرم «کائودا اکوینا» باشند و در این موارد، مراجعه فوری به اورژانس ضروری است:
بیاختیاری یا احتباس ادرار و مدفوع
- ناتوانی در کنترل ادرار یا مدفوع
- یا برعکس، ناتوانی در دفع ادرار با احساس پر بودن مثانه
بیحسی ناحیه بین پاها (بیحسی زینسواری)
کاهش حس در ناحیهی تناسلی، اطراف مقعد یا سطح داخلی رانها
ضعف شدید و ناگهانی پا
- ناتوانی در راه رفتن
- کشیده شدن واضح پا روی زمین
درد شدید و ناگهانی که رو به بدتر شدن است
- دردی که با استراحت هم آرام نمیشود
- یا هر روز شدیدتر از روز قبل است.
همراهی با تب، کاهش وزن بدون علت مشخص یا سابقه سرطان
ممکن است نشاندهندهی عفونت یا تومور در ستون فقرات باشد.
اگر هرکدام از این علائم را همراه با درد سیاتیک تجربه میکنید، نباید منتظر بهتر شدن خودبهخودی باشید؛ مراجعه سریع به اورژانس یا متخصص مغز و اعصاب / ستون فقرات ضروری است تا از آسیب دائمی پیشگیری شود.
تسکین درد سیاتیک
از هر 10 نفر 4 نفر در دوره ای از زندگی خود دچار سیاتیک یا تحریک عصب سیاتیک می شوند. این عصب از دو طرف ستون فقرات پایین آمده و از طریق لگن و باسن حرکت می کند سپس عصب از پشت هر قسمت بالایی پا عبور می کند قبل از اینکه در زانو به شاخه هایی تقسیم شود که به سمت پا می رود.هر چیزی که این عصب را تحت فشار قرار دهد یا تحریک کند می تواند باعث ایجاد درد در پشت یک باسن یا ران شود. احساس درد می تواند بسیار متفاوت باشد. سیاتیک ممکن است مانند یک درد خفیف احساس شود. احساس سوزش شدید یا ناراحتی شدید سیاتیک همچنین می تواند احساس بی حسی ، ضعف و سوزن سوزن شدن داشته باشد.درد ممکن است با نشستن طولانی مدت ، ایستادن ، سرفه ، عطسه ، چرخیدن به راست و چپ ، بلند کردن یا کشیدن اجسام بیشتر شود. درمان درد سیاتیک طیف وسیعی از کیف های آب گرم و سرد و داروها گرفته تا ورزش ها و درمان های مکمل و جایگزین است.
درمان سیاتیک با ورزش
ورزش منظم و درست میتواند به کاهش درد سیاتیک کمک کند. پیش از شروع، با پزشک یا فیزیوتراپ مشورت کنید تا برنامهای متناسب با شرایط شما تنظیم شود. در ادامه، تمرینها و نکات کاربردی را به زبان ساده میخوانید.
۱) تقویت عضلات مرکزی بدن
هدف این بخش، پایدارتر شدن ستون فقرات و کم شدن فشار روی ریشههای عصبی است.
نمونه تمرینها: پلانک و پلانک جانبی، ددباگ، تمرینهای روی توپ سوئیس.
نکته ایمنی: سیت آپ کلاسیک برای بعضی افراد مبتلا به مشکلات دیسک میتواند درد را بیشتر کند؛ اگر درد تشدید شد، آن را انجام ندهید.
۲) انعطافپذیری و آمادهسازی عضلات
حرکتهای کنترلشده یوگا و پیلاتس سفتی بافتها را کم میکند و به کاهش فشار روی عصب کمک میکند. از کششهای تهاجمی و خم کردن شدید کمر به جلو خودداری کنید، مخصوصا اگر سابقه دیسک دارید.
۳) پیادهروی
پیادهروی جریان خون و وضعیت کلی بدن را بهتر میکند. از زمانهای کوتاه روی سطح هموار شروع کنید و هر چند روز کمی اضافه کنید تا به ۳۰ تا ۴۰ دقیقه برسید. قامت را راست نگه دارید و گامها یکنواخت باشد.
۴) شنا
شنا کمضربه است و فشار کمی به مفاصل میآورد. حرکتهای آرام و پیوسته در آب مناسباند. کرال پشت معمولا فشار کمتری به کمر وارد میکند. زمان را کوتاه شروع کنید و تدریجی افزایش دهید.
۵) تقویت عضلات پشت ران و لگن
تقویت همسترینگ و عضلات سرینی بارِ اضافی از کمر برمیدارد و میتواند فشار روی عصب سیاتیک را کم کند.
نمونه تمرینها: اسکات نیمه، بریج با زانو خم، آبداکشن مفصل ران با کش، خمکردن زانو با کش یا دستگاه.
نکته: عبارت «عضله رباتانیوس» درست نیست؛ منظور اصلی همین همسترینگ و سرینیهاست.
۶) تمرینهای کششی هدفمند
- کشش همسترینگ با زانو کمی خم
- کشش سرینی و پیریفورمیس (حالت فیگور چهار)
- کشش فلکسورهای ران در لانج ایستا
- هر کشش را ۲۰ تا ۳۰ ثانیه نگه دارید و برای هر سمت ۳ نوبت تکرار کنید. کشش باید کششِ ملایم باشد نه درد تیز.
۷) تمرینهای هوازی قلبی عروقی
دوچرخه ثابت، پیادهروی تند، الیپتیکال یا شنا انتخابهای خوبی هستند. از ۱۰ تا ۱۵ دقیقه آغاز کنید و هر هفته چند دقیقه اضافه کنید تا به ۳۰ تا ۴۰ دقیقه برسید.
درمان درد عصب سیاتیک با جا انداختن
جا انداختن (Manipulation) یا کایروپراکتیک (Chiropractic) یک روش غیرجراحی برای کمک به درمان سیاتیک است. در این روش با بهکارگیری تکنیکهای دستی کنترلشده تلاش میشود درد و التهاب عصب سیاتیک کاهش یابد. با انجام جا انداختن، تنشهای عضلانی کمتر میشود و قرارگیری مفاصل و بافتهای پیرامونی بهبود مییابد تا فشار از روی ریشههای عصبی برداشته شود.
با انجام جلسات جا انداختن توسط کایروپراکتور، ممکن است علائم سیاتیک سبکتر شود. این کار میتواند تحریک و فشار روی عصب را کاهش دهد و در برخی افراد باعث بهبود دامنه حرکتی، افزایش انعطافپذیری و تسهیل عملکرد عضلات و مفاصل در نواحی مرتبط با مسیر عصب سیاتیک شود.
توجه کنید که جا انداختن باید توسط کایروپراکتور دارای مجوز و با تجربه کافی انجام شود. همچنین پیش از شروع هر نوع درمان، با پزشک خود مشورت کنید تا روش مناسب برای شرایط شما انتخاب شود. در نظر داشته باشید که جا انداختن مانند هر مداخله دیگری ممکن است عوارضی مانند تشدید موقت درد یا کوفتگی ایجاد کند؛ بنابراین درباره فواید و خطرات احتمالی با پزشک یا کایروپراکتور خود گفتوگو کنید.
درمان سیاتیک با فیزیوتراپی
اگر درد از کمر به پشت ران و گاهی تا ساق تیر میکشد، فیزیوتراپی میتواند راهی امن و غیرجراحی برای کم کردن درد و برگرداندن حرکت طبیعی باشد. ایده اصلی ساده است: بدن را قویتر و نرمتر کنیم تا فشار از روی عصب سیاتیک برداشته شود.
۱) ارزیابی و تشخیص
فیزیوتراپیست اول داستان درد شما را میشنود، حرکتها و قدرت عضلات را میسنجد و اگر لازم باشد با همکاری پزشک سراغ تصویربرداری میروید. نتیجه این مرحله، یک برنامه مخصوص شرایط شماست؛ نه یک نسخه کلی.
۲) تمرینات تقویتی و تثبیتی
هدف این بخش، محکم کردن مرکز بدن و محافظت از ستون فقرات است تا عصب کمتر تحت فشار باشد.
نمونهها: پلنک و پلنک جانبی، برد داگ، بریج با زانو خم، تقویت سرینیها و عضلات عمقی شکم.
نکته: اگر با بعضی حرکات مثل سیت آپ کلاسیک درد تشدید میشود، جایگزین ملایمتری انتخاب میشود.
۳) ماساژ و درمان دستی
ماساژ و تکنیکهای دستی، اسپاسم را آرام میکند، خونرسانی را بهتر میکند و بافتها را برای تمرینها آماده میسازد. شدت و ناحیه درمان بر اساس ارزیابی اولیه تنظیم میشود.
۴) کشش عضلانی هدفمند
کششهای حسابشده سفتیهای آزاردهنده را کم میکند و فضای حرکت عصب را بهتر میکند.
تمرکز روی همسترینگ، سرینی و فلکسورهای ران است. هر کشش ۲۰ تا ۳۰ ثانیه، در ۳ نوبت برای هر سمت، بدون درد تیز.
۵) دستگاههای فیزیوتراپی (بهعنوان مکمل)
بسته به شرایط، ممکن است از روشهایی مثل تحریک الکتریکی سطحی TENS، اولتراسوند، گرما یا سرما درمانی، لیزر کمتوان و در موارد انتخابی ترکشن کمری استفاده شود. اینها کمککنندهاند، اما جای تمرین را نمیگیرند.
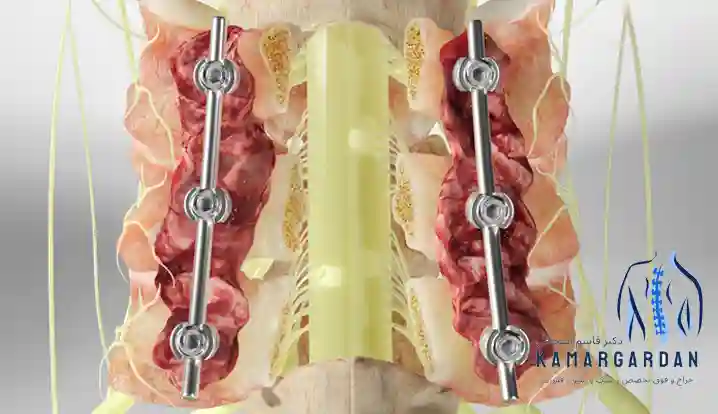
روش های درمان سیاتیک با جراحی
جراحی معمولا آخرین گزینه است و وقتی مطرح میشود که درد شدید و ناتوانکننده باشد یا درمانهای غیرجراحی به مدت کافی نتیجه نداده باشند، یا علائم عصبی هشدار دیده شود.
لامینکتومی Laminectomy
برداشتن بخشی از لامینا و بافتهای فشردهکننده تا برای ریشه عصبی فضای بیشتری ایجاد شود. این روش بیشتر در تنگی کانال کمری یا فشار چندسطحی به عصب به کار میرود و گاهی با فورامینوتومی همراه میشود.
دیسککتومی Discectomy
برداشتن بخش بیرونزده یا پارهشده دیسک که روی ریشه عصبی فشار میآورد. هدف، کاهش مستقیم فشار و برطرف شدن درد سیاتیکی ناشی از فتق دیسک است. معمولا فقط قطعه مشکلساز دیسک برداشته میشود نه کل دیسک.
میکرودیسککتومی Microdiscectomy
همان دیسککتومی با برش کوچکتر و استفاده از میکروسکوپ جراحی. بافتهای اطراف کمتر دستکاری میشوند، درد بعد از عمل و زمان بهبود میتواند کمتر باشد. انتخاب بیمار و مهارت جراح در نتیجه اثرگذار است.
فیوزن نخاعی Spinal Fusion
در موارد بیثباتی ستون فقرات، لغزش مهره یا وقتی برداشتن وسیع بافتها باعث ناپایداری میشود. دو یا چند مهره با پیچ و میله و پیوند استخوان به هم متصل میشوند تا حرکت غیرطبیعی متوقف و درد ناشی از ناپایداری کم شود. این روش مستقیما برای همه دردهای سیاتیکی لازم نیست و فقط در اندیکاسیون مشخص انجام میشود.
سوالات متداول
1- سریعترین راه تسکین درد سیاتیک در خانه چیست؟
یخگذاری ۱۰ تا ۱۵ دقیقه، پیادهروی سبک به جای استراحت مطلق، مسکن ضدالتهاب در صورت نبود منع پزشکی، کشش ملایم همسترینگ و پیریفورمیس. با درد تیز یا بیحسی، تمرین را متوقف کنید.
2- بهترین قرص برای درد سیاتیک کدام است؟
ضدالتهابها مانند ایبوپروفن و ناپروکسن برای دوره کوتاه، شلکننده عضلانی در اسپاسم حاد، و داروهای درد عصبی مثل گاباپنتین یا پرگابالین در درد تیرکشنده. تجویز و دوز باید زیر نظر پزشک باشد؛ اوپیوئیدها خط اول نیستند.
3- کدام ورزشها برای سیاتیک مناسب یا نامناسباند؟
مناسب: پیادهروی روی سطح هموار، دوچرخه ثابت، شنا، تمرینهای مرکزی مثل پلنک و برد داگ.
نامناسب موقت: دویدن پرضربه، پرشها، خم عمیق رو به جلو و لیفت سنگین تا فروکش کردن علائم.
4- چه زمانی سیاتیک به جراحی نیاز دارد و چه گزینههایی هست؟
اندیکاسیونها: ضعف پیشرونده، افتادگی پنجه، بیاختیاری ادرار یا مدفوع، درد ناتوانکننده مقاوم به درمان ۶ تا ۱۲ هفتهای. گزینهها: میکرودیسککتومی، دیسککتومی، لامینکتومی؛ فیوژن فقط در ناپایداری یا لغزش مهره.
5- جااندازی بهتر است یا فیزیوتراپی و چقدر طول میکشد خوب شوم؟
بیشتر افراد با فیزیوتراپی فعال، آموزش ارگونومی و برنامه خانگی طی ۶ تا ۱۲ هفته بهتر میشوند. جااندازی میتواند نقش کمکی داشته باشد اگر توسط متخصص مجاز و همراه با تمرین انجام شود؛ به تنهایی راهحل اصلی نیست.
نتیجهگیری
- سیاتیک یک نشانه است، نه تشخیص نهایی. در بیشتر موارد به علت فتق یا پارگی دیسک در سطوح L4-L5 یا L5-S1 ایجاد میشود، اما تنگی کانال نخاعی، درگیری عضله پیریفورمیس و علل لگنی هم میتوانند نقش داشته باشند.
- خط اول درمان، رویکرد فعال غیرجراحی است: فیزیوتراپی هدفمند، تقویت عضلات مرکزی، کششهای انتخابی، فعالیت هوازی کمضربه، بهعلاوه داروهای ضدالتهاب در صورت نداشتن منع پزشکی. استراحت مطلق جایگزین درمان نیست.
- جااندازی میتواند در کنار تمریندرمانی برای برخی افراد کمککننده باشد، اما بهتنهایی راهحل اصلی نیست و باید توسط درمانگر مجاز و با برنامه مراقبتی کامل انجام شود.
- تزریق استروئید، روشهای دستگاهی و داروهای درد عصبی مثل گاباپنتین یا پرگابالین در موارد انتخابی و تحت نظر پزشک بهکار میروند. اوپیوئیدها خط اول درمان سیاتیک نیستند.
- جراحی زمانی مطرح میشود که علائم هشدار وجود داشته باشد یا با وجود درمان استاندارد ۶ تا ۱۲ هفتهای، درد ناتوانکننده باقی بماند. میکرودیسککتومی و دیسککتومی رایجترین گزینهها هستند؛ فیوژن فقط در ناپایداری یا لغزش مهره اندیکاسیون دارد.
- علائم هشدار که نیاز به ارزیابی فوری دارند: ضعف پیشرونده، افتادگی پنجه، بیاختیاری ادرار یا مدفوع، بیحسی ناحیه نشیمنگاهی، تب یا کاهش وزن بیدلیل، درد شبانه شدید.
- برای پیشگیری از عود: اصلاح ارگونومی نشستن و بلند کردن بار، قطع نشستن طولانی هر ۳۰ تا ۴۵ دقیقه، حفظ وزن سالم، ادامه تمرینهای مرکزی و کششی حتی پس از بهبود.
